El mensaje principal, que me gustaría que quedase con esta entrada, es que la donación de leche materna necesita visibilidad continua. ¿Por qué? Porque la donación de leche es posible en un periodo de tiempo concreto de la vida de las mujeres: el periodo de lactancia.

No es por tanto como la donación de sangre, que podemos hacer desde los 18 años a lo largo de nuestra vida.
Aunque hay mujeres que donan bastantes meses, la gran mayoría puede hacerlo en un período más breve de tiempo. ¡Y toda gota cuenta! Generalmente será durante la baja de maternidad. Sin duda hay mujeres que continúan mucho tiempo, pero la mayoría, con la vida tan exigente y carente de apoyo social, que supone criar, lactar y trabajar fuera de casa, se acaba volviendo cada vez más difícil encontrar el momento. Toca pasar el testigo a las siguientes. Todas dejando huella, hijos y hermanos de leche. Un agradecimiento desde lo más profundo.
Por todo ello, necesitamos un continuo reemplazo de mujeres informadas sobre la posibilidad de donar leche. Para cubrir las necesidades de los bebés que continuamente nacerán, desafortunadamente, en condiciones de extrema prematuridad o gran prematuridad; patologías o necesidad de intervenciones quirúrgicas.
Hasta que las madres de estos bebés en riesgo puedan empezar a producir suficiente leche para sus hijos, la donación de leche de otras madres es un seguro de vida para ellos. Algunas madres solo necesitan para sus bebés hasta el 3er o 4º día de vida esta leche donada. Ellas habrán empezado a extraerse suficiente. Sin embargo, otras habrán pasado por procesos como preeclampsias graves o cesáreas complicadas y es posible que necesiten más tiempo para establecer su producción.
Algunas donantes son madres en duelo. Sin su bebé en brazos. La donación también es posible en estos casos. La donación les ayuda en el proceso de duelo, haciendo la existencia de su bebé real, a través de su cuerpo que produce leche.
En general, las donantes de leche materna, según me pudo explicar Cristina, enfermera del servicio de Neonatología y parte del equipo del Banco Regional de Leche del 12 de Octubre, pertenecen a uno de estos 3 grupos:


Conocer la donación de leche y su importancia, difundir, nos ayuda a asegurar el reemplazo continuo. Es importante que llegue no solo a las mujeres que lactan actualmente. Es mucho más allá:
- Mujeres que están lactando
- Mujeres embarazadas
- Mujeres que planean un embarazo
- Mujeres con sus bebés ingresados
- Profesionales sanitarios
- Grupos de apoyo a la lactancia
- Grupos de crianza
- Toda la sociedad en general
Principales dudas
Te invito a visitar las webs de la Asociación Española de Bancos de Leche Humana (AEBLH) y del Banco Regional de Leche Aladina, en el 12 de Octubre de Madrid. Yo no podría reunir tanta información, tan ordenada y tan meticulosa. Encontrarás todo lo que necesitas en ellas. Incluidas descargas en PDF.
Yo os hago un resumen breve. Consulta en el mapa de la AEBLH el banco de tu zona pues algunas cosas cambian de unos lugares a otros.
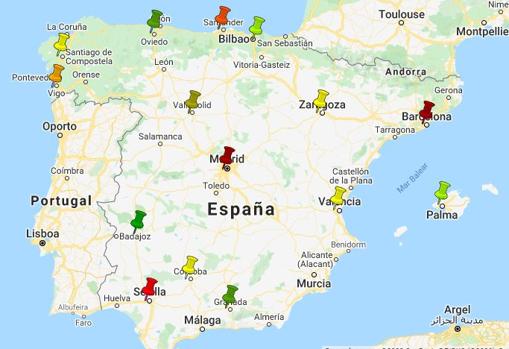
¿A QUIÉN VA DIRIGIDA LA LECHE DONADA?
- Menores de 1.800 gramos, hasta que se disponga de leche de su propia madre o hasta que alcanzan los 1.800 g de peso aproximadamente. Si están graves o padecen problemas digestivos importantes, podrán recibir leche donada durante más tiempo, mientras la situación de riesgo se mantiene.
- Bebés con malformaciones del tubo digestivo, que requieren cirugía en el periodo neonatal.
- Bebés con cierto tipo de cardiopatías que pueden comprometer al intestino
- Bebés en situación de extrema gravedad.


Desde el 12 de octubre, nos dicen: “Dependiendo del volumen de leche de que dispone el Banco se es más o menos estricto con los criterios de administración. En los momentos en los que hay mucha leche donada se les prolonga el tiempo de administración a los bebés que la están tomando. Sin embargo, en otros momentos en los que baja el volumen de leche donada, hay que ser mucho más estrictos con los criterios para administrar leche donada.”
Por eso es importante que sigamos dando a conocer, de manera continuada, la existencia de los bancos de leche.
La leche materna de la propia madre, es el mejor alimento para todos los bebés, pero vital en prematuros. La primera mejor alternativa siempre va a ser leche materna donada y pasteurizada de mujeres donantes sanas. Conserva componentes biológicos con efectos inmunomoduladores y antiinflamatorios: forma parte del tratamiento y cuidados de estos bebés. Les protege de la enfermedad.
Beneficios de administrar leche materna donada en lugar de fórmula artificial
La leche materna es el mejor alimento para todos los bebés. No solo para los prematuros. Simple y llanamente, porque es específica de especie. El poder protector de sus inmunoglobulinas, el poder antiinflamatorio de sus ácidos grasos, la riqueza de sus oligosacáridos para la microbiota, protegen a los bebés a la vez que se nutren.
En caso de bebés vulnerables, forma parte de su tratamiento y protección. La cantidad y cualidades de la leche materna donada a cada bebé según su situación, se hace bajo prescripción médica.
- Enterocolitis necrosante neonatal: es una enfermedad grave para los recién nacidos prematuros. Se produce cuando el tejido del intestino grueso (colon) se inflama. Esa inflamación daña y, en ocasiones, mata el tejido del colon del bebé. “El resultado final, común en todos ellos, es la necrosis del intestino, con o sin perforación…La morbimortalidad es alta a pesar de los avances en el tratamiento del cuidado intensivo del recién nacido. La ENN constituye, junto con la prematuridad y el distrés respiratorio, una de las causas más importantes de estancias hospitalarias muy prolongadas”. Puede producir la muerte en el bebé.
La prematuridad y la alimentación con fórmula son los únicos factores evidentemente asociados a la enterocolitis necrotizante.
“La alimentación de los recién nacidos muy prematuros con fórmula artificial se ha relacionado con un aumento del riesgo de enterocolitis necrosante, especialmente en los prematuros que pesan menos de 1.500 g. Esta enfermedad es 6 a 10 veces más frecuente en los pacientes alimentados con fórmula artificial que en los que eran alimentados exclusivamente con leche materna”. Banco regional Aladina.
- La alimentación con leche materna donada, protege frente a la adquisición de enfermedades nosocomiales: las adquiridas en el propio medio hospitalario por contaminación.
- La leche materna humana, se digiere mucho más fácilmente por el bebé, por lo que será posible suspender antes la nutrición intravenosa.
- En el largo plazo, los bebés presentan un mejor neurodesarrollo y un menor riesgo de enfermedades cardiovasculares.
- Desde un punto de vista económico el uso de leche donada supone un importante ahorro del gasto sanitario. El coste económico que supone un banco de leche es muy bajo cuando se compara con el ahorro conseguido al evitar casos de enterocolitis.
¿Cómo puedo hacerme donante de leche materna?
El simple hecho de que te lo plantees, es un acto altruista precioso. No importa la cantidad ni el tiempo que dones, pero si el compromiso durante el tiempo que decidas serlo, pues supone un esfuerzo también para el banco de leche repartir kits, sacaleches o recogerlo en domicilio (solo en algunas ciudades). Toda la leche cuenta y al principio, los prematuros comen muy poquito, por lo que se puede ayudar a muchos bebés.
De media, las mujeres en el Banco regional del 12 de Octubre, donan las siguientes cantidades:
- Madres de recién nacidos sanos en casa: nada menos que 7.5 litros de leche materna. Visualiza…¡7 briks y medio de leche! La mediana son 3.5 litros de leche. Una maravilla.
- Madres con sus bebés ingresados en neonatos: 12.4 litros de leche. Aportan con amor apoyo y ayuda a otros bebés, igual que ayudaron con leche donada al suyo.
- Madres en duelo, sin sus bebés, han entregado de media 6.5 litros de leche. Para los hermanos de leche del bebé que han perdido. Dando sentido a esa leche que produce su cuerpo. Ayudando a transitar el dolor de la pérdida tan insostenible. En el año 2018, madres en duelo de toda España, donaron un total de 523 litros de leche materna.
Requisitos

Para ser donante, tu lactancia debe estar establecida. Por eso es importante que te lo planteas hacia la tercera o cuarta semana de vida de tu bebé. La leche más temprana es de gran beneficio para los bebés prematuros, por su alto contenido en proteínas e inmunoglobulinas. A los prematuros, no se les quiere engordar a toda costa, sino nutrir lo mejor posible, según me explicó Cristina, del Banco regional de Leche de Madrid, en el 12 de Octubre. Me pareció efectivamente, clave.
Dependiendo el banco de sangre, se pone límite de edad de tu bebé (6 meses con frecuencia). En otros, como el 12 de octubre, no hay límite. Tu leche como bien sabes, cambia según crece tu bebé. Es cierto que los prematuros se benefician de una leche más rica en proteínas (primeras semanas-meses) e inmunoglobulinas (proteínas anticuerpos). Pero como me explicaba Nadia, neonatóloga del 12 de Octubre, siempre es mejor leche materna que artificial. La composición nutricional de la leche donada permite escoger para qué bebés va a ir y además se fortifica después según las necesidades de los bebés.
Nadia también me contó que en época de destete, hay un pico de concentración de nuevo de nutrientes e inmunoglobulinas. Se debe al hecho de que se produce menos volumen y una especie de manera del cuerpo de pasar antes del fin de la lactancia, un nuevo chute, una vacuna de anticuerpos. Lo inteligente que es la glándula mamaria de las mujeres no deja de sorprender,
Se requiere llevar un estilo de vida sano y no consumir drogas tabaco o alcohol. Tampoco ciertos medicamentos, productos “naturales” o haber pasado por cirugías, tatuajes o transfusiones recientemente. En tu banco de harán una entrevista previa, rellenando un cuestionario. Te aclararán todo.
Concierta cita en tu banco de leche. Te darán toda la información. Se te realizará una analítica de sangre. Si estás en período postparto lleva tu historia clínica de embarazo y parto.
En caso de mujeres vegetarianas, se realiza igualmente una analítica con especial interés en los niveles de vitamina B12 entre otras cosas. Será importante para ti y para la composición de tu leche, la suplementación con vitamina B12. Esto es así no solo en mujeres veganas, sino también ovolacteo-vegetarianas. Toda la vida.
Extracción, congelación y entrega de la leche extraída
En el banco te darán todo el material que necesitas para extraer y conservar la leche. Biberones, sacaleches, el material nuevo del sacaleches, bolsas para esterilizar y una nevera donde entregar la leche extraída y congelada.
La extracción requiere de la máxima higiene (lavado de manos, mascarilla y gorro que te proporcionan). Te explicarán cómo congelarla. NO te preocupes por nada. Saldrás de ahí con todo lo que necesitas. La leche debe ser congelada y estar en el banco de leche como mucho a los 15 días de haber sido extraída.
Si nunca has utilizado un sacaleches, tranquila, poco a poco, hay trucos de extracción. Te dejo el pdf del Banco de leche regional del 12 Octubre:
EXTRACCIÓN DE LECHE MATERNA PARA DONACIÓN
En el caso de la Comunidad de Madrid, la leche se recoge a domicilio, facilitando enormemente la donación a las mujeres. Tienen una aplicación, MILKTRUCK, donde te apuntas para que pasen a recogerla y además, puedes pedir lo que necesites (biberones esterilizados, bolsas para esterilizar…).
Investiga cómo funciona en tu Banco de leche. Tienes acceso a la información de los diferentes bancos en la web de la AEBLH.
En Comunidades como Madrid, el banco de leche es uno solo. Está en el 12 de Octubre. Por eso se llama banco regional. Sin embargo, cuentan con bancos satélite en otros hospitales: La paz, Puerta de Hierro, Alcalá de Henares y Severo Ochoa. también puedes realizar la primera entrevista en estos hospitales.
Procesamiento de leche materna
Una vez que tu leche cruda llega al banco:
- Se descongela
- Se hará un examen de cada biberón recibido de leche materna. Visual y de olor.
- Se mide también su grado de acidez.
- Se hará un examen del contenido nutricional
- Finalmente, se realizará su pasteurización.
-

Leche cruda para analizar -

Nevera de leche cruda -

Nevera de leche ya pasteurizada -

Pasteurizada y analizada -

Mezcla de leche de misma madre -

Análisis nutricional
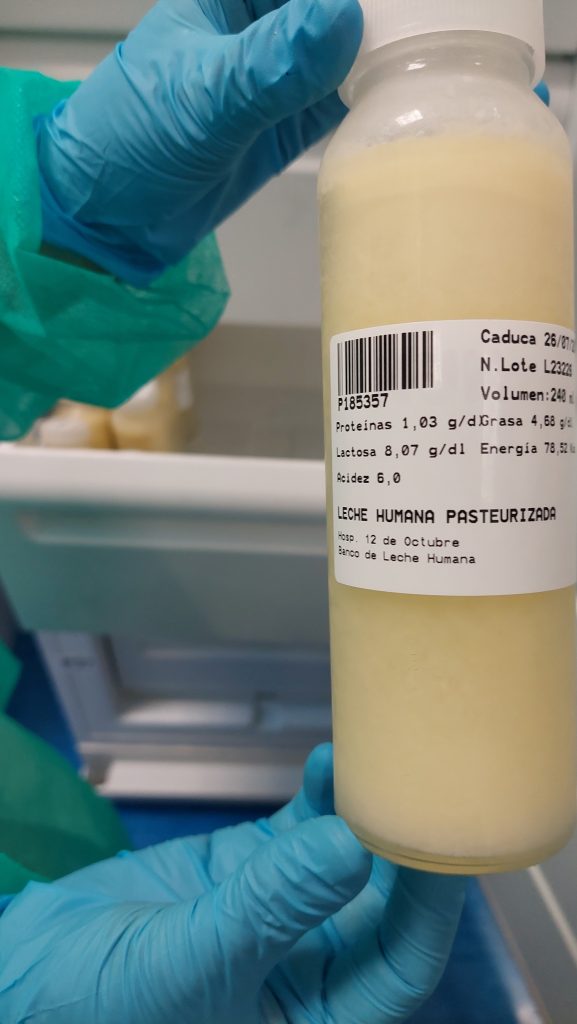
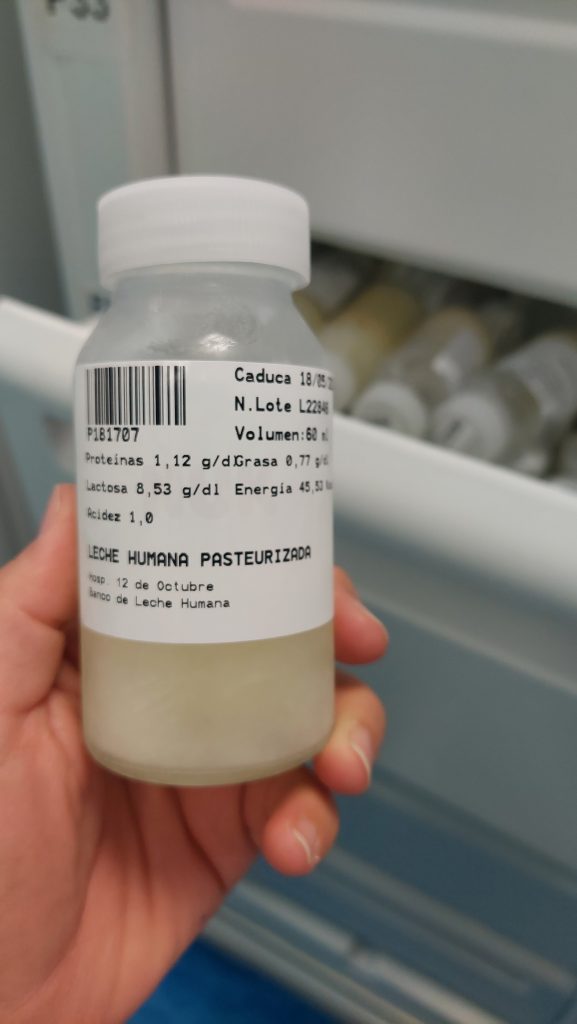
El método tradicional de pasteurización (Holder), consiste en mantener la leche a 62.5 grados durante 30 minutos, pasando a enfriarla rápidamente después. Es un método seguro aunque en el camino, la leche materna pierde parte de sus propiedades, pero siempre será el mejor alimento. Una vez pasteurizada se etiqueta con sus valores nutricionales. Se almacenan en biberones de 30 ml, 60 ml y 200 ml. En función de a qué bebés van dirigidos.
En el Banco Regional del Leche del 12 de Octubre, realizan también una pasteurización más rápida, la HTST (High temperature, short time), adaptado a leche materna. Permite pasteurizar mayores cantidades de leche materna en poco tiempo y con menos pérdida de propiedades. Conserva un mayor número de inmunoglobulinas, cosa que es de especial importancia para los bebés que reciben esta leche donada.
Dependiendo de las necesidades, estado y edad de cada bebé, la leche se puede fortificar antes de ser administrada.
¿No me quedaré sin leche para mi bebé?

No. Por supuesto lactar a tu bebé es lo primero. Pero el cuerpo de las mujeres es tan alucinante, que la producción de leche depende del vacíado. Por tanto mientras realices tomas de extracción para donar, producirás todo lo que tome tu bebé y esas tomas que hayas decidido extraerte.
Si tienes dudas sobre el uso de sacaleches, en el Banco te darán el apoyo que necesitas cuando realices la entrevista.
Fin de la donación
Cuando creas que es el momento. Cuando ya no puedas extraerte o se convierta en una dificultad la donación llegará a su fin. Y vendrán otras mamás llenas de amor y leche como tú. En los bancos os harán llegar una carta donde sabréis a cuántos bebés habéis ayudado con vuestra leche. Piel de gallina. Eso queda para siempre.

Motivos para hacerte donante
Además de todo lo anterior, me encantaría deciros, que la mayoría de mujeres se hacen donantes por un acto altruista. Y yo lo defino como amor. Amor por esos bebés. Altruismo. Sororidad entre mujeres. Compartir leche para bebés que lo necesitan lo han hecho las mujeres a lo largo de la humanidad. Las nodrizas existen desde las civilizaciones más antiguas.

La donación de leche es este acto de apoyo, con la seguridad del análisis de leche donada.
Muchas mujeres con hiperproducción, aprovechan también para recoger leche y donarla.
Y por otro lado, las madres de bebés ingresados, viven con tanta conciencia estas situaciones que durante su estancia hospitalaria (algunos bebés están ingresados muchos meses), donan parte de sus extracciones. Sus bebés no necesitan toda la leche que se sacan.
————————————————————————————————————————————————————————————————————

Madres en duelo
Donar leche tras la pérdida de un bebé. Quizás de primeras suena fuerte. Pero cuando pausas. Cuando lo escuchas, lo piensas…no solo es factible sino que a muchas mujeres les permite caminar su duelo ayudando a otros bebés. En la sociedad de la inmediatez, se dan las pastillas de cabergolina casi sin pensar a las mujeres que pierden a sus bebés. Las mujeres merecen más opciones.
Os comparto el testimonio de V. Gracias.
“…Doné solo 2 meses, desde pérdida gestacional en el primer trimestre hasta nuevo embarazo…Cuando tuve la pérdida mi hija tenía casi 1 año y seguía lactando, al perder el bebé me di cuenta de que las extracciones eran más abundantes y mi hija no necesitaba tanto, así es que estuve donando hasta que disminuyó producción por el nuevo embarazo. Ahora mi bebé tiene 4 meses y estoy deseando organizarme para donar de nuevo… aunque estamos con lactancia en tándem, hija 28 meses y en 15 días me incorporo al trabajo y no sé cuánto va a comer mi hijo de casi 5 meses”…
“Solo 2 meses” se tradujo en ayuda para muchos bebés. A vuestros pies. Siempre.
La Estrategia de Salud Sexual y Reproductiva recomienda asesorar a la madre que esté en una situación de pérdida gestacional y duelo sobre las opciones para donar o inhibir la lactancia ya sea de manera natural o farmacológica. Podemos contemplar las siguientes opciones:
- Continuar con lactancia si hay un/una hermano/a mayor lactante.
- Realizar una inhibición farmacológica.
- Hacerse donante de leche en un banco de leche público.
- Realizar una inhibición fisiológica.
Las mujeres deben ser informadas del proceso en cualquiera de los supuestos.
Se informará a la mujer del proceso de inhibición fisiológica de la lactancia. Al no haber estímulo de succión, la producción de leche no se verá incrementada. Sin embargo, como respuesta a la subida de prolactina tras el alumbramiento de la placenta, la subida de leche se producirá igualmente. Muchas mujeres podrían donar esta leche si fuesen debidamente informadas.

Sabemos, a través de los resultados de encuestas realizadas por grupos de acompañamiento al duelo o grupos de apoyo a la lactancia, que algunas madres manifiestan el deseo de donar su leche tras el fallecimiento de su bebé.
Encuesta realizada por el Departamento de Investigación de la Asociación Umamanita: 734 madres, cuyos bebés murieron después de las 15 semanas de gestación. Se les preguntó si hubieran donado su leche a un banco de leche en el caso de haber tenido la posibilidad. Los resultados mostraron los datos que se recogen en la siguiente tabla:
| ¿Si hubieras tenido la posibilidad de donar tu leche a un banco de leche lo hubieras hecho? | |
| Sí, definitivamente | 16.8% |
| Sí, probablemente | 17.2% |
| No sé/ no estoy segura | 43.8% |
| No, definitivamente | 22.2% |
| Total | 100% |
Encuesta PLBV (Pechos llenos, brazos vacíos), presentada como Comunicación libre por Ángels Claramunt y Susana Cenalmor en el VIII Congreso Fedalma, Castelldefels, julio 2011: muestra la falta de opciones dadas a las mujeres en esta situación.
¿Por qué la madre de un bebé fallecido podría querer donar su leche?
Jessica Welbor, Codirectora del Banco de Donación de Leche Humana de Montana, EE. UU., exploró este tema e identificó que existían varios motivos para donar leche que pueden ser beneficiosos para la elaboración del duelo y el proceso de encontrar un significado. Aparte del acto altruista de ayudar en la salud de otro bebé, Welborn encontró que el acto de extraer la leche es una manera de validar la maternidad, hecho desautorizado a menudo socialmente después de la muerte gestacional o neonatal. Las madres participantes en su estudio, manifestaron que fue una manera de mantener una conexión con su bebé, hecho importante para el proceso de duelo, y el acto de extraer la leche y donarla una manera positiva de integrar la pérdida en sus vidas, darle significado y afrontarla.
Requisitos para donar leche materna tras muerte perinatal

Se puede donar leche materna tras una pérdida perinatal, cumpliendo los mismos requisitos y excepciones que una madre de un bebé que ha nacido vivo y esté siendo amamantado. Estos requisitos se pueden consultar en La Asociación Española de Bancos de Leche Humana (AEBLH). También en la web del Banco Regional de Donación de Leche Materna de la Comunidad de Madrid, Aladina.
- El manejo y la inhibición de la lactancia deben ser dialogados con la madre dentro de las cuatro horas posteriores a la muerte del lactante, o incluso antes si su bebé se encuentra en situación de cuidados paliativos.
- Ignorar la donación de leche materna es una práctica “obsoleta” ya que significa no proporcionar opciones completas a la madre.
Diferencia cuatro tipos de situaciones en los que una mujer puede encontrarse:
- Donación de leche extraída previa a la muerte
- Donación de leche extraída cuando hay otro bebé lactante que vive (otro hijo, parto múltiple)
- Donación de leche extraída durante el proceso de inhibición fisiológica tras la muerte
- Donación de leche extraída tras la muerte de un bebé, sin intención de inhibir la lactancia
La Asociación Umamanita, de acompañamiento al duelo perinatal nos señala:
“La supresión o continuación de la lactancia tras la muerte de un hijo es una elección personal que se entrelaza con una experiencia única de la madre y la expresión de su dolor. Algunas madres desean la supresión inmediata de la lactancia porque les resulta doloroso el recordatorio de la pérdida, pero otras madres eligen destetar naturalmente y donar su leche. La donación de leche materna por sí sola no hará desaparecer el dolor de una madre, pero si tiene el potencial de proporcionar protección contra los trastornos del estado de ánimo posparto. Para los profesionales sanitarios es necesario tener información clara sobre esta posibilidad, para dar un buen asesoramiento a las madres cuando están contemplando que decisión acerca de la lactancia sería mejor en su caso”.
- En caso de que la mujer manifieste interés por el proceso de donación, se le podrá hacer entrega del tríptico de la AEBLH. Es recomendable guardar copias impresas en la carpeta correspondiente al manejo de duelo perinatal en cada centro. Descarga aquí:


———————————————————————————————————————————————————————————————————
Recordad SIEMPRE: CADA GOTA CUENTA
AMOR EN FORMA DE GOTAS
DONACIÓN DE LECHE MATERNA
Mi más absoluto agradecimiento a Cristina y Nadia. Enfermera y neonatóloga del Banco Regional de Leche Aladina de Madrid en el Hospital 12 de Octubre por mostrarme el banco y vuestro trabajo. Cuantas personas haciendo cosas buenas cada día. Hacéis del mundo un lugar mejor.
A todos los equipos de neonatología que cuidáis con tanta profesionalidad y tanto amor. A los servicios que ponen a las familias en el centro.
A todos los bebés que nacen antes de tiempo o con enfermedades que nunca esperamos. A sus familias. Sus madres.
Y a todas las madres donantes de leche, no hay palabras suficientes para agradecer vuestro acto de amor. Gracias.