Esta entrada es muy necesaria para proteger a cada bebé que acaba de nacer. Protegiendo lo que es suyo. Con toda la evidencia que existe. Con tanta bibliografía y el sentido común, es inconcebible que tengamos que insistir tanto en esto. En esta entrada hago una síntesis y una unión de la información de los mejores estudios que hay al respecto, para fundamentar algo que es obvio y que no debería a día de hoy, seguir siendo motivo de controversia y mala praxis. Y es que la sangre que circula por el cordón umbilical al nacer no es “sangre del cordón”, es sangre del bebé. Descarga el ebook con toda la información.
El cordón, no es un ente vivo y por tanto no existe tal cosa como la sangre de cordón. Cuando nos hacemos una analítica y nos sacan sangre del brazo, esa sangre ¿es sangre de brazo? ¿O es simplemente tu sangre? El cordón es una extensión del sistema circulatorio del bebé: intra útero, es una circulación extracorpórea.
Es necesario entender la circulación del bebé intra útero (circulación fetal), cómo funciona la placenta, la transición del recién nacido al nacer y la importancia vital de respetar un sistema diseñado por la naturaleza de manera muy meticulosa. Que en la naturaleza algunos procesos concretos se compliquen, no significa para nada, que tengamos que cuestionar un sistema que es producto de la evolución y adaptación de millones de años. Os animo a leer el capítulo sobre placentas del libro de Juan Luis Arsuaga, El primer viaje de nuestra vida. Un sistema que no podemos mejorar, pero nos empeñamos en estropear.
Como madres y padres es importante entender para decidir sobre la salud de nuestro bebé y darle la mejor llegada posible al mundo con repercusión a largo plazo. Como profesionales sanitarios que nos dedicamos a la asistencia del nacimiento, tenemos en las manos la vital responsabilidad de permitir que cada bebé reciba lo que es suyo al nacer. Pinzamiento fisiológico del cordón es el que se realiza una vez que el cordón se ha colapsado, está blanco y no tiene pulso. Normalmente, tras alumbrar la placenta. Es biología y fisiología pura y dura.
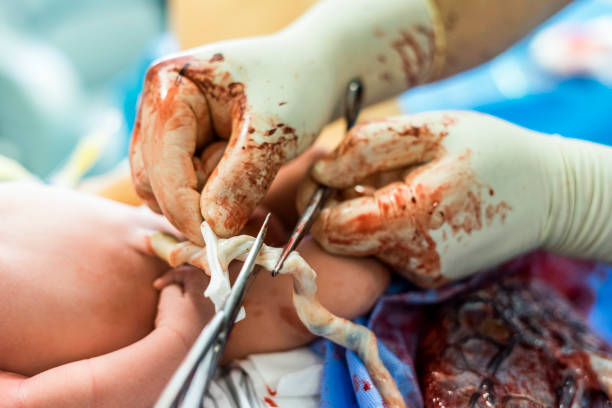
La práctica de pinzar el cordón de manera inmediata comenzó con la hospitalización de los partos y su medicalización por rutina sin ninguna evidencia científica. En primer lugar, como parte del manejo activo de la expulsión de la placenta, y en segundo lugar porque a los bebés se los llevaban de manera inmediata a una cuna de reconocimiento donde se les limpiaba, aspiraba y se les pasaban sondas por todas partes. Muchas veces se les bañaba y según el momento y el lugar, eran trasladados al nido, separados de su madre. En el mejor de los casos eran devueltos a su madre tras muchas intervenciones innecesarias de rutina. Como tantas prácticas en la atención al parto, nació como un procedimiento invasivo, agresivo y sin justificación clínica ni científica, pero cómodo para el funcionamiento hospitalario. Recién nacido por un lado, madre por otro. Además, pinzar el cordón inmediatamente al nacer era imprescindible para traspasar el cuidado y la responsabilidad del recién nacido desde el asistente al parto, a los servicios de pediatra. Esta práctica se NORMALIZÓ, incuestionablemente sin evidencia de que no fuese perjudicial para el bebé.
Hoy, todavía estamos discutiendo sobre “riesgos y beneficios” en los tiempos de pinzamiento del cordón umbilical. Seguimos sin entender sobre fisiología. Lo que es peor, parece que no sabemos de dónde viene ni a quién pertenece la mal llamada sangre del cordón, que es sangre del bebé. Y con toda la evidencia que hay detrás, aún se sigue pinzando el cordón según nace el bebé en muchísimos paritorios. Antes de dejarlo respirar, antes de permitir que sus pulmones sean bien perfundidos de sangre. Los estudios son muy claros: pinzar el cordón antes de que un recién nacido inicie la respiración espontánea, produce el mismo efecto que una bradicardia intra útero. Todo el sistema meticuloso de adaptación del recién nacido se ve interrumpido por las prisas, el desconocimiento y la mala praxis.
CIRCULACIÓN FETAL Y PLACENTA
Como todos sabemos, en mayor o menor medida, el bebé intra útero respira y se alimenta a través de la placenta. También elimina el dióxido de carbono y sus desechos de la misma manera. El cordón umbilical está formado por 2 arterias y una vena, cubiertas y envueltas por la gelatina de Wharton que protege estos 3 vasos, salvaguardando la vida del bebé en desarrollo. Las arterias llevan sangre en dirección cuerpo fetal – placenta. Transportan los productos de desecho y la sangre no oxigenada hasta la placenta.
En la placenta, esta sangre deja los desechos y el dióxido de carbono en el espacio de intercambio con la sangre materna. La sangre del bebé y la de la madre no se mezcla: a través de una membrana se produce el intercambio. La sangre materna rica en nutrientes y oxígeno llega desde las arterias uterinas hasta el espacio intervelloso (zona de intercambio). Esta sangre baña las vellosidades coriónicas que contienen los capilares fetales. Desde aquí, los capilares fetales captarán el oxígeno y los nutrientes, hormonas, y otros componentes que la placenta aporta al bebé, y serán transportados por la vena umbilical hasta su cuerpo.
La circulación fetal es extraordinaria y diferente a la que tendrá el bebé después de nacer y adaptarse a la vida. A grandes rasgos y resumiendo: la sangre rica en nutrientes y oxígeno, entra a través de la vena del cordón umbilical. En el hígado, la mayor parte de esta sangre pasa a través del ductus venoso, a la vena cava inferior. Otra pequeña parte irriga el hígado que intraútero no cumple aún todas sus funciones.
Desde la cava inferior, llega a la aurícula derecha del corazón, y en lugar de seguir el camino hacia el ventrículo derecho y de ahí a los pulmones como sucede tras nacer, la mayor parte de la sangre oxigenada pasa a través del foramen oval a la aurícula izquierda del corazón y de ahí al ventrículo izquierdo que bombea la sangre al resto del cuerpo. Solo una pequeña parte de la sangre oxigenada pasa de la aurícula derecha al ventrículo derecho y de ahí a los pulmones. Y aún antes de pasar a los pulmones parte de esa sangre OXIGENADA vuelve a ser recuperada por el ductus arterioso a la circulación sistémica.
Esto es importante para entender que solo una pequeña parte de la sangre oxigenada que proviene de la placenta, pasará a la circulación pulmonar. En el embarazo, los pulmones del bebé no son funcionales y están llenos de líquido. La presencia de líquido hace que los pulmones sean resistentes al flujo de sangre que les llega, y sólo reciben suficiente sangre para sus necesidades de crecimiento y desarrollo. Esto es, en torno a un 8% del volumen sanguíneo total del bebé. Hacia el final del embarazo, aproximadamente 1/3 de la sangre fetal circula por el cordón y la placenta, y 2/3 permanecen en el cuerpo del bebé. (En bebés prematuros hasta el 50% de la sangre circula hacia la placenta). Retengamos estos datos para después***.
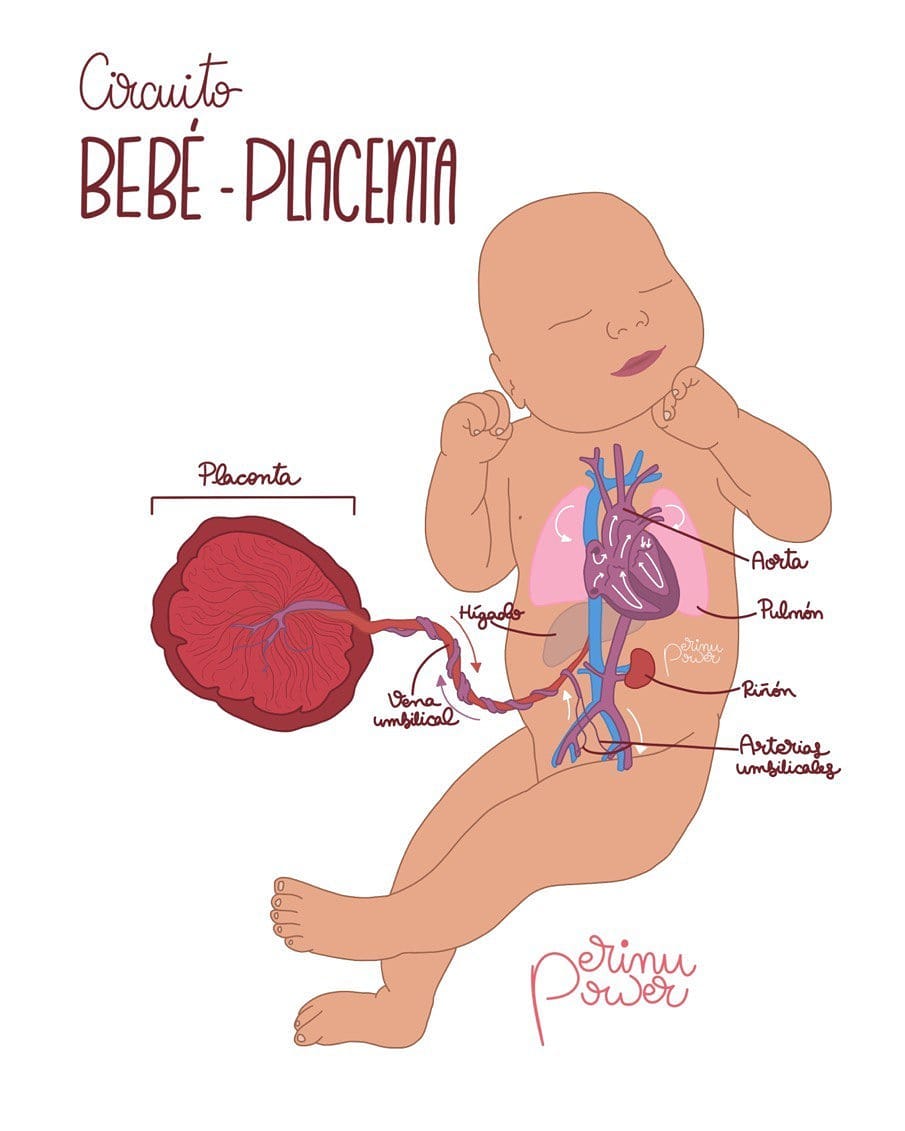
Antes de seguir, resumimos: la placenta y el bebé forman un circuito único y cerrado. La sangre del bebé intra útero circula parte por su cuerpo y parte va por el cordón a la placenta para obtener los nutrientes y el oxígeno que necesita. También para deshacerse de sustancias tóxicas como el dióxido de carbono. La sangre del bebé circula por las arterias umbilicales hasta las vellosidades coriónicas y ahí descarga desechos y capta nutrientes a través de la vena umbilical. No se mezcla con la sangre de la madre. Es un circuito CERRADO. Es obvio, que la sangre que circula por el cordón es sangre del bebé que viaja hasta la placenta para realizar el intercambio.
NACIMIENTO
Cuando el bebé nace, se producen muchos cambios en muy poco tiempo para permitir su adaptación a la vida aérea. En las etapas finales del parto y durante el nacimiento del bebé, el aumento de la presión de las contracciones uterinas, inicia la devolución de la sangre que circula por la placenta hacia el recién nacido. El aumento del volumen sanguíneo en el cuerpo del bebé produce un aumento en la tensión arterial del mismo. Este aumento de la tensión arterial permite vencer la resistencia pulmonar propia de la vida fetal que impedía el paso de más sangre a los pulmones. Hasta entonces, no la necesitaban. Si intraútero, los pulmones del bebé recibían solo un 8% del gasto cardiaco, al nacer, necesitarán entre un 45% – 50% del mismo. Por tanto, el bebé necesita RECUPERAR su sangre. Los alveolos pulmonares hasta ahora colapsados y llenos de líquido, están rodeados de capilares sanguíneos que hasta ese momento, apenas contenían sangre. Ahora, al aumentar la presión arterial, los capilares se llenan de sangre: es la erección capilar. Es esta erección de la red capilar la que permite la expansión de los alveolos, facilitando la entrada de aire en los mismos. Pero además, el líquido en los alveolos es absorbido por los capilares. El aumento del volumen de sangre permite por tanto que los alveolos drenen mejor el líquido que contienen. Para permitir que todo esto suceda adecuadamente, el cordón debe permanecer intacto.
Mientras el cordón sigue latiendo, permite al recién nacido equilibrar su volumen de sangre, niveles de oxígeno y valores de pH. La placenta bombea sangre de vuelta al cuerpo del bebé, y esto significa también un aumento importante de glóbulos rojos para el recién nacido. Estos glóbulos rojos posibilitan el aumento de los niveles de oxígeno. Es este aumento en los niveles de oxígeno lo que inicia las respiraciones espontáneas en el recién nacido. Todo este proceso se inicia en las últimas contracciones del parto, y al nacer la cabeza del bebé. Algunos bebés lloran o respiran enseguida porque su transición es más rápida, mientras que otros necesitan más tiempo para hacerlo, pero el cordón intacto es su bombona de oxígeno, igual que hasta hace unos minutos cuando el bebé seguía dentro. De hecho se sabe, que a los bebés a los que se les pinza el cordón de inmediato tienden a llorar antes: es un mecanismo de supervivencia, pero, el intercambio gaseoso no es del todo eficaz, pues los capilares alveolares no han recibido la sangre suficiente para que se produzca la erección y la expansión adecuada de los alveolos. Explicaría también, el aumento de cuadros de “pulmón húmedo” en los bebés nacidos por cesárea en los que el pinzamiento del cordón es inmediato.
En los primeros minutos tras el nacimiento, el útero sigue contrayéndose, devolviendo toda la sangre al bebé desde la placenta. La adaptación al nuevo medio es más fácil. Rápidamente, los niveles de oxígeno en el recién nacido alcanzan los valores normales de la circulación extrauterina, las arterias umbilicales se colapsan, impidiendo el retorno de sangre desde el bebé a la placenta. Dicen los estudios que en 3 minutos el bebé ha recuperado el 90% aproximadamente del volumen sanguíneo. Esperar al pinzamiento fisiológico, es esperar a que deje de latir, dando por concluida la magistral labor de la placenta.
En la mayoría de hospitales se hace un manejo farmacológico del alumbramiento de la placenta. Administrar la oxitocina al nacer el hombro del bebé, es bastante agresivo. Provocamos el desprendimiento de la placenta casi con el bebé por nacer. Siempre, siempre, es mejor esperar a que el bebé comience a respirar. Darle tiempo a invertir las presiones, a oxigenarse, a dejar que pase la sangre SIN INTERFERENCIAS. Administrar el alumbramiento dirigido unos minutos después de haber nacido es igual de eficaz, y menos agresivo con el recién nacido. Después de mucho consultar con matronas por todas partes y en especial matronas de Reino Unido, además de mi propia experiencia sabemos que se puede esperar y dejar al bebé adaptarse antes de manipular la expulsión de la placenta con oxitocina sintética. Hagamos las cosas con sentido. La indicación de hacerlo a la salida del hombro viene porque es la manera de asegurarte que no habrá una distocia de hombros y el bebé esté atascado con una placenta desprendida que ya no le oxigena. Ese es su origen. Esperar 1 o 2 minutos para administrar el alumbramiento dirigido es viable.
Además de los pulmones, otros órganos como el hígado, el intestino y los riñones necesitan mayor volumen de sangre ahora que la placenta deja de suplir sus funciones. La circulación fetal adquiere ahora las características de la circulación extrauterina: el aumento del volumen de sangre, y la expansión pulmonar invierten los flujos y las presiones. La sangre ahora realiza los circuitos completos de circulación mayor y menor: de aurícula derecha pasa a ventrículo derecho y de ahí a los pulmones para oxigenar la sangre. La sangre oxigenada vuelve por las venas pulmonares a la aurícula izquierda, de ahí al ventrículo izquierdo y este bombea la sangre al resto del cuerpo. El foramen oval y el ductus arterioso inician su cierre.
CONSECUENCIAS
Si el cordón se pinza prematuramente, se dificulta la expansión pulmonar; disminuye el volumen de sangre disponible para el resto de órganos del bebé, que prioriza cerebro, corazón y pulmones. El número de glóbulos rojos es significativamente menor, entorpeciendo la oxigenación y el intercambio adecuado de gases. Los niveles de hemoglobina y hierro son significativamente menores y al bebé se le priva de sus células madre. La mayoría de recién nacidos a término acaban tolerando esta situación y “aparentemente” no se aprecia ningún efecto. Si se observa bebés más pálidos, más cansados y aletargados a menudo. Pero a corto y largo plazo el daño está hecho.
El aumento del volumen también supone mayores niveles de hierro los primeros meses de vida. El pinzamiento fisiológico del cordón disminuye la incidencia de anemia en lactantes. La anemia podría tener consecuencias en el desarrollo neurológico mayor de lo que se ha creído hasta ahora, ya que la falta de hierro los primeros meses de vida afecta a la mielinización del sistema nervioso y la prescripción de hierro no compensa la deficiencia de los primeros meses.
Y como guinda del pastel, el pinzamiento fisiológico del cordón umbilical, que permite la transferencia completa de sangre desde la placenta al bebé, tiene la finalidad de que se recuperen y conserven millones de células madre esenciales para la reparación de tejidos y el desarrollo de inmunocompetencia en el recién nacido.
El primer “gran trasplante” de células madre ocurre en el nacimiento. En la vida fetal, el hígado es el mayor productor de células madre hasta la semana 20, momento en que la médula ósea también comienza a producirlas. El hígado seguirá produciendo células madre hasta el nacimiento pero tras el mismo, la hematopoyesis pasará definitivamente a producirse en la médula ósea. Esas células madre, que circulan por el cordón en la sangre del recién nacido y deben pasar a su cuerpo cuando no se interrumpe la fisiología, se establecerán en su médula ósea. Juegan un papel esencial en el desarrollo y la maduración de muchos órganos y sistemas, incluyendo el sistema nervioso central, sistema respiratorio, cardiovascular, hematológico, inmunológico y endocrino. La maduración de estos sistemas continúa tras el periodo neonatal, por lo que la pérdida ARTIFICIAL Y IATROGÉNICA de células madre podría afectar al desarrollo tardío y predisponer a estos niños a enfermedades pulmonares crónicas, asma, diabetes, epilepsia, parálisis cerebral, enfermedad de Parkinson infección y neoplasmas. Esas células NO LE SOBRAN AL BEBÉ. Son suyas. Si no metiésemos la mano se completaría el ciclo por el que migran del hígado, circulan por la sangre y se establecen en su médula ósea.
Solo el ser humano y algunos mamíferos en cuyos nacimientos participa el ser humano, interrumpe el proceso fisiológico del cordón umbilical al nacer. Es evidente que sin intervenir, el cordón se colapsa, siendo el uso de pinzas y cordones un simple mecanismo de seguridad. Sin embrago, cuando se pinza arbitrariamente un cordón lleno de sangre, la pinza, una intervención humana, es necesaria para que ese bebé no sufra una hemorragia por corte prematuro del cordón.

Todos los estudios muestran que el pinzamiento fisiológico, o al menos tardío, es especialmente vital en bebés prematuros. Permitir el latido del cordón al menos 1 minuto, disminuye hasta en un 30% la mortalidad, y significativamente:
- necesidad de transfusiones
- incidencia de hemorragia intraventricular
- episodios de infección
- enterocolitis necrotizante neonatal
- anemia y todo lo relacionado con la función de las células madre
Los sistemas de estos bebés están en una fase de desarrollo inferior a la de los bebés a término. Existen hospitales donde con neonatólogo a pie de parto a los bebés prematuros o en cesáreas, se les deja latir el cordón al menos 2 minutos por la importancia VITAL que supone. En el recién nacido prematuro, y en los recién nacidos a término en los que la adaptación nada más nacer no es la esperada, el manejo habitual es pinzar inmediatamente para proceder a la resucitación en la cuna de reanimación. Lo mismo para los bebés nacidos por cesárea. Sin embargo, cada vez hay mayores intentos de iniciar la resucitación con el cordón intacto, por los beneficios incalculables para la salud y el mejor pronóstico de todos estos recién nacidos. Al menos, iniciar maniobras básicas como secar, estimular, dar calor e incluso aspiración y ventilación con cordón intacto, mediante mesas de resucitación que se adaptan al espacio del parto. Se intenta salvaguardar la devolución de sangre al menos un minuto (o más) según las condiciones del recién nacido. También hay estudios que recomiendan ordeñar el cordón si no es posible conservarlo intacto (milking). Los beneficios no son los mismos pero aportan un pequeño incremento del volumen de sangre.

En los partos normales también es esencial. Muchos recién nacidos a término, se beneficiarían de una mayor aproximación a la fisiología de su adaptación. Cuando el cuidado del recién nacido recae en personal que no conoce o da importancia suficiente a la fisiología del nacimiento y por miedo y/o desconocimiento pinzan de manera inmediata y se llevan al recién nacido a la cuna nada más nacer, la iatrogenia impacta en su salud. A los bebés hay que darles la oportunidad con el cordón intacto de restablecer la circulación y la oxigenación, recuperando la sangre que les pertenece, en situaciones de reanimación, mejoraría los resultados a corto y largo plazo. Trabajando en equipo con el servicio de pediatría. La sensación es que la buena praxis es llevarlo de inmediato a la cuna, pero es posible que el beneficio y la recuperación sean muy superiores si se resucita con el cordón intacto1. Hablamos de salud a largo plazo y mejor recuperación inmediatamente al nacer.
La voluntad de iniciar una reanimación básica con el cordón intacto en beneficio de una mejor adaptación y recuperación de los recién nacidos no deja de ser eso: voluntad de cambio. Voluntad de trabajar aportando lo mejor a ese bebé. Pensar en su salud a largo plazo. Si son 30 segundos, o 1 minuto, eso que se lleva. Ventilar a un bebé con hipovolemia no deja de ser menos efectivo que esperar 30 o 60 segundos mientras se seca, estimula y ventila con ambú a un bebé que en ese tiempo podría recuperar parte de esa volumen de sangre, con traslado posterior a la cuna de reanimación para seguir con esa reanimación. Y en eso están las líneas de trabajo más actualizadas y en predisposición a mejorar, como podéis ver en esta cesárea con reanimación con cordón intacto, en la que el equipo de Obstetricia y el de Pediatría trabajan mano a mano: Cesárea: reanimación neonatal con cordón intacto, Australia.
Evidentemente conservar el cordón intacto no tiene sentido en un desprendimiento de placenta, o un cuadro de sangrado en las que el recién nacido ya está sufriendo una hemorragia.
Ictericia y policitemia
Son las 2 grandes justificaciones en contra del pinzamiento fisiológico. Según la evidencia más actual NO hay diferencia en incidencia de ictericia entre un pinzamiento y otro. En uno de los últimos meta-análisis que analizaron esta situación, si se observó que entre los bebés de pinzamiento tardío hubo un 2% más de tratamientos con fototerapia. Es posible que se debiera al miedo/prejuicio por el pinzamiento tardío. En cualquier caso, unas horas de fototerapia no son nada en comparación al beneficio a largo plazo del pinzamiento fisiológico. En cuanto a la policitemia no existe ni un salo caso sintomático en la literatura. Es una policitemia fisiológica. Las cifras que se usan como normales, son de bebés a los que se les han quitado parte de sus glóbulos rojos por pinzamiento precoz. Lo que llamamos policitemia, son en realidad las cifras normales.
En resumen: 
- El pinzamiento precoz y arbitrario se introdujo en la asistencia moderna al parto SIN molestarse en comprobar si era seguro para los bebés.
- El pinzamiento fisiológico permite al bebé equilibrar su volumen sanguíneo, perfundir los pulmones hasta ahora colapsados, equilibrar niveles de oxígeno y pH. Las contracciones uterinas favorecen la recuperación del bebé de su sangre cuando no se pinza. Las arterias se colapsan cuando el proceso ha terminado.
- La sangre que el bebe debe recuperar de la placenta, contiene reservas de hierro para un periodo de entre 3 y 8 meses. Hasta 8 meses si el pinzamiento es después de 3 minutos. Previene la anemia neonatal. La adecuada concentración de hierro favorece la óptima mielinización del cerebro.
- Las células madre circulando en todo el sistema feto-placentario son del bebé. Forman parte de su sistema inmune. Reparan tejidos dañados. La pérdida iatrogénica de las mismas podría predisponer al bebé a ciertas enfermedades. Cuanto más demostrado queda que el pinzamiento debe ser fisiológico, o al menos de 3 minutos, más debemos cuestionar la ética en torno a donar su sangre. (Donemos médula por favor).
- No causa más ictericia. Las diferencias son insignificativas mientras que los beneficios para el bebé son aplastantes. Debemos dejar de enfatizarlo como peligroso. No lo es. La policitemia es fisiológica y no existe ni un solo caso sintomático en la literatura.
- Disminuye la necesidad de transfusión en casos de aloinmunización (incompatibilidades).
- Pinzar vueltas de cordón produce hipovolemia (equivalente a hemorragia) en el bebé. De moderada a severa. Las vueltas apretadas reducen la sangre que llega al bebé. El volumen se restablece tras nacer sin pinzar.
- Reduce 30% mortalidad en prematuros.
- Al menos 60 segundos en cesáreas: no hay mayor riesgo para la madre.

¡¡¡ESPERA A QUE ESTÉ BLANCO!!!

7 comentarios en “No es sangre de cordón, es sangre del bebé.”
Ya te lo he comentado y compartido a través de IG. Increíble el haberte conocido virtualmente para darme cuenta de que estamos continuamente aprendiendo y desaprendiendo.
Muchísimas gracias por todo lo que aportas, es fantástico y este artículo es perfecto.
Sigue así Naza, porque eres una gran profesional. Muchos abrazos!
Siempre me ha apasionado este tema, te agradezco tanto este artículo como la recopilación que dejas en DRIVE para descargarlo. Nos has hecho la mitad del trabajo buscando todas esas referencias y no ha tenido que ser fácil seguramente. Hace unos años dejé un poco de lado la investigación por saturación pero has conseguido que vuelva a surgir esa chispa por aprender, leer, comparar… y espero retomarlo con este tema que tanto me gusta y defiendo. Eres una gran profesional, GRACIAS por tu dedicación y por compartirlo con el resto!
Así somos más en esta lucha 🙂 Gracias!!!
Muchísimas gracias por compartir! Es un articulo genial y el drive una pasada!
Ánimo y sigue así, nos ayudas a mejorar el mundo poco a poco ayudando a volver a traer la forma óptima de nacer 🙂
Exelente tu publicación. Felicitaciones
Como bióloga tengo que decir que este tema me inerva muchísismo… Decir que es sangre del cordón y que se va a descartar de todas manera es darle una patada a la Biología. No entiendo porque no se extraen las células madres de las placentas. Si no hay protocolos que permitan su obtención de forma óptima, pues se investiga y se desarrollan!!! De verdad que no lo entiedo…
Tu respuesta me llena el alma….porque me veo tan sola en general…como explicar 2+2 y que tan pocos sanitarios lo vean. GRACIAS